V urgentnej medicíne nie je najväčším nepriateľom nedostatok techniky, ale naše vlastné kognitívne nastavenie. Tento článok analyzuje mentálne procesy, ktoré stoja za správnym aj nesprávnym rozhodovaním v teréne, so zameraním na realitu slovenských posádok RZP/RLP.
1. ÚVOD – REALISTICKÝ SCENÁR
Výjazd: RZP, 03:20, žena, 72 rokov, „dušnosť, zhoršenie stavu“. Na mieste: Pacientka sedí na okraji postele, opiera sa o ruky (ortopnoická poloha). Je známa kardiologička, hypertonička, s anamnézou astmy. Posádka ju pred mesiacom viezla s exacerbáciou CHOCHP. Objektívne: Tachypnoe 24/min, SpO2 90 % na vzduchu. Počuteľné pískanie pri exspíriu. Pacientka hovorí: „Zase ma to chytilo, dajte mi ten sprej ako minule, to mi pomôže.“ Atmosféra: Nočná únava posádky, tretí výjazd k rovnakej pacientke za pol roka. Záchranár pripravuje inhaláciu Ventolinu.
2. KLINICKÁ ANALÝZA SITUÁCIE (ABCDE)
Kde sa láme klinické rozhodovanie v tomto scenári?
- A (Airway): Voľné, ale počuteľné expiračné fenomény.
- B (Breathing): Tachypnoe a nízka saturácia. Pozor: pískanie (wheezing) nemusí automaticky znamenať bronchospazmus. Môže ísť o tzv. „cardiac asthma“ pri ľavostrannom srdcovom zlyhávaní.
- C (Circulation): TK 180/100, TF 110/min (pravidelná). Koža je spotená, akrálne chladnejšia. Red Flag: Disproporcia medzi anamnézou astmy a hypertenziou s periférnou vazokonstrikciou.
- D (Disability): GCS 15, ale prítomná úzkosť (často podceňovaný príznak hypoxie alebo hroziaceho pľúcneho edému).
- E (Exposure): Čo sme prehliadli? Náplň krčných žíl a prítomnosť opuchov DK, ktoré pri minulej exacerbácii CHOCHP chýbali.
Najčastejšie podcenené: Dynamika zmien. Ak sa stav nezlepší po prvej dávke bronchodilatancií, musíme okamžite prehodnotiť pracovnú diagnózu.
3. NAJČASTEJŠIE CHYBY V PRAXI
Rozhodovanie záchranára ovplyvňujú tieto kognitívne skreslenia:
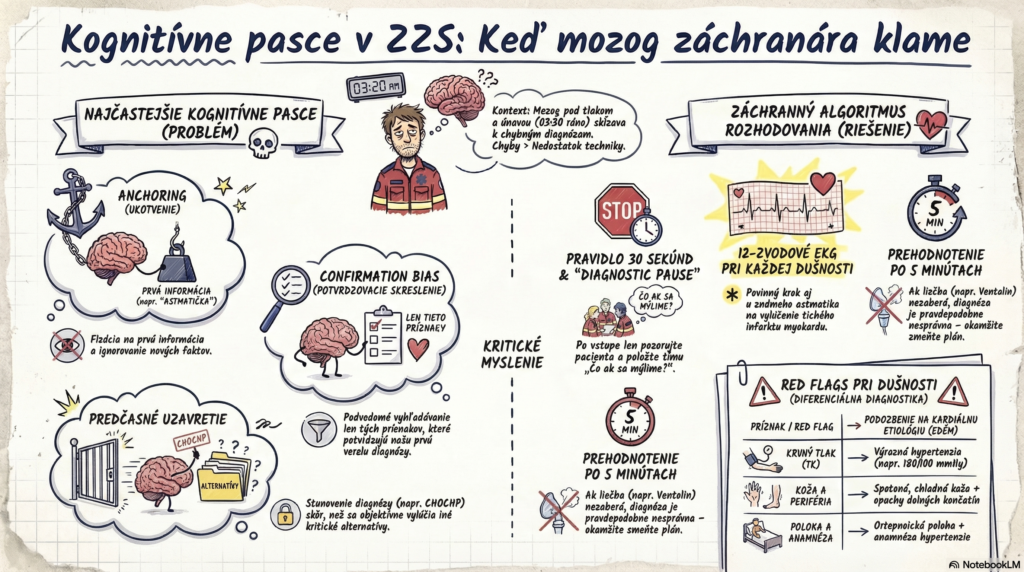
- Anchoring (Ukotvenie): Fixácia na prvú informáciu („už sme tu boli s astmou“). Mozog ignoruje nové fakty, ktoré nezapadajú do obrazu astmy.
- Confirmation Bias (Potvrdzovacie skreslenie): Hľadáme len dôkazy potvrdzujúce našu hypotézu (napr. počujeme len pískanie, ale ignorujeme vlhké chrapoty na bázach).
- Premature Closure (Predčasné uzavretie): Stanovenie diagnózy predtým, než boli zvážené alternatívy. „Je to CHOCHP, dajte inhaláciu.“
- Rutina a únava: O 03:20 klesá schopnosť kritického myslenia. Mozog prepína na „autopilota“ (Systém 1 podľa Kahnemana), ktorý je rýchly, ale náchylný na chyby.
4. ROZHODOVACIE BODY (CRITICAL THINKING)
Skúsený záchranár vie, kedy „spomaliť“, aby zrýchlil správnu terapiu:
- Zmena plánu: Ak po 5 minútach terapie nedochádza k subjektívnemu ani objektívnemu zlepšeniu (SpO2, dychová frekvencia), vaša diagnóza je pravdepodobne nesprávna.
- Transport vs. Ponechanie: Pri dušnosti nejasnej etiológie u geriatrického pacienta neexistuje „ponechanie na mieste“. Každá nová epizóda dušnosti vyžaduje RTG S+P a laboratórnu diagnostiku (NT-proBNP).
- Práca s neistotou: Priznajte si: „Neviem presne, či je to srdce alebo pľúca.“ V takom prípade zvoľte terapiu, ktorá neuškodí (O2, poloha, transport) a vyhnite sa agresívnej liečbe zameranej len na jednu možnosť (napr. masívna hydratácia pri podozrení na exsikózu, ktorá môže spustiť pľúcny edém).
5. PRAKTICKÝ POSTUP PRE RZP
Algoritmus na elimináciu kognitívnych chýb:
- Pravidlo 30 sekúnd: Po vstupe do miestnosti sa zastavte a len pozorujte (celkový vzhľad, farba kože, úsilie pri dýchaní) – tzv. „doorway diagnosis“ bez techniky.
- Vylúčenie “Killer conditions”: Pýtaj sa: „Môže to byť AIM? Môže to byť PE? Môže to byť tenzný PNO?“
- Kontrolná otázka v tíme: „Čo ak sa mýlime? Čo iné by to mohlo byť?“ (tzv. Diagnostic Pause).
- Objektivizácia: 12-zvodové EKG je povinné pri každej dušnosti, aj u astmatika.
6. FARMAKOLOGICKÉ ASPEKTY V RZP
Pri diferenciálnej diagnostike dušnosti (Astma vs. Pľúcny edém):
- Salbutamol (Ventolin): 2.5 – 5 mg inhaláciou. Pozor na tachykardiu a proarytmogénny účinok pri ischémii myokardu.
- Furosemid (Furon): V kompetencii RZP pri jasných známkach pľúcneho edému (vlhké chrápoty, opuchy, hypertenzia). Dávka 20 – 40 mg i.v.
- Isosorbid dinitrát (Iso Mack): 1-2 vstreky s.l. pri TK syst. > 100 mmHg. Znižuje preload, kľúčový pri kardiálnej dušnosti.
- Kyslík: Cieľová saturácia 94-98 %, ale u chronických pľúcnych pacientov (CHOCHP) len 88-92 %.
7. TAKE-HOME MESSAGE
- Neverte prvej diagnóze: Najmä pri pacientoch, ktorých „poznáte“. Každý výjazd je nový list papiera.
- Tichý hrudník je alarm: Ak dušný pacient „nepíska“, môže to znamenať kritický bronchospazmus bez prietoku vzduchu alebo pľúcny edém v terminálnom štádiu.
- Sledujte Red Flags: Hypertenzia + Dušnosť = Srdce, kým sa nedokáže opak.
- Emócie bokom: Profesionálny odstup nie je necitlivosť, ale ochrana pred kognitívnym preťažením.
8. BONUS – „AKO BY SA TO MOHLO POKAZIŤ“
Scenár chyby: Záchranár podľahne confirmation biasu. Podá pacientke inhaláciu a pridá Syntophyllin i.v. Stav sa nelepší, tachykardia stúpa na 140/min. Pískanie na pľúcach pretrváva, tak pridá kortikoidy. Počas transportu pacientka upadá do bezvedomia, nasleduje zástava obehu (PEA).
Retrospektíva: Skutočnou príčinou bol tichý AIM s následným akútnym ľavostranným zlyhaním. Podanie betamimetík (Ventolin) a aminofylínu (Syntophyllin) zvýšilo nároky myokardu na kyslík a urýchlilo fatálnu arytmiu. Stačilo jedno 12-zvodové EKG na začiatku.
Dôsledok: Neodvrátiteľné poškodenie zdravia kvôli fixácii na starú diagnózu.