ABSTRAKT
Tretí krok diagnostického algoritmu RAFTING, reprezentovaný písmenom „F“ (Frequency of P & PR interval / Predsienová aktivita a prevod), presúva pozornosť vyšetrujúceho od výrazného komorového komplexu k jemnejším, no klinicky rovnako dôležitým prejavom predsieňovej depolarizácie. Článok podrobne rozoberá význam analýzy morfológie vlny P pre nepriamu diagnostiku tlakového alebo objemového preťaženia predsiení. Následne definuje patofyziológiu atrioventrikulárneho (AV) prevodu, meraného prostredníctvom intervalu PQ (PR). Systematické vyhodnotenie tohto intervalu umožňuje zdravotníckemu záchranárovi včas identifikovať hroziace AV blokády vyšších stupňov a predvídať náhlu hemodynamickú destabilizáciu pacienta v prednemocničnej starostlivosti.
1. ÚVOD
V dynamickom a stresujúcom prostredí prednemocničnej neodkladnej zdravotnej starostlivosti (PNZS) je bežným javom tzv. „tunelové videnie“, kedy záchranár analyzuje len dominantné výchylky EKG záznamu – QRS komplex a ST segment. Vlna P a na ňu nadväzujúci izoelektrický úsek však ukrývajú vitálne informácie o štrukturálnom stave srdca a integrite jeho elektroinštalácie. Krok „F“ v systéme RAFTING učí záchranárov, že oneskorenie signálu v AV uzle nie je chybou, ale nevyhnutným fyziologickým mechanizmom, ktorý zabezpečuje dostatočný čas na mechanické plnenie komôr. Porucha tohto mechanizmu však mení EKG na časovanú bombu.
2. JADRO: MORFOLÓGIA A PREVOD
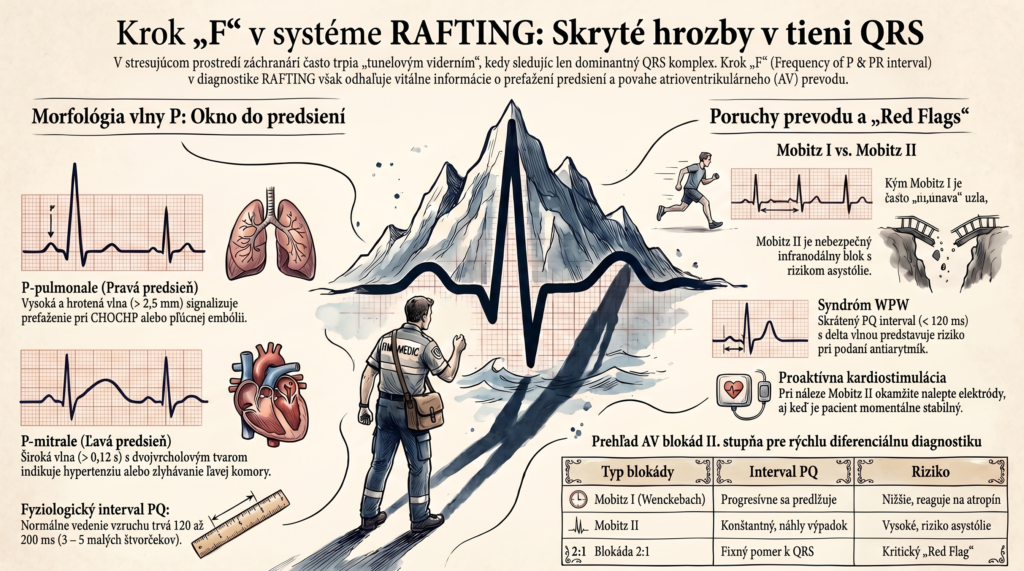
2.1 Morfológia vlny P: Okno do predsiení
Vlna P reprezentuje depolarizáciu pravej a následne ľavej predsiene. Za normálnych okolností je hladká a plynulá. V PNZS pátrame po dvoch špecifických patológiách, ktoré poukazujú na preťaženie predsiení:
- P-pulmonale (Preťaženie pravej predsiene): Vlna P je abnormálne vysoká a hrotená (viac ako 2,5 mm, teda viac ako polovička veľkého štvorca do výšky v zvode II). Tento nález indikuje zvýšený tlak v pľúcnom riečisku, proti ktorému musí pravé srdce pracovať. V urgentnej medicíne je to typický obraz pri chronickej obštrukčnej chorobe pľúc (CHOCHP), ťažkej astme, alebo akútne pri masívnej pľúcnej embólii (tzv. Cor pulmonale).
- P-mitrale (Preťaženie ľavej predsiene): Vlna P je široká (viac ako 0,12 s) a často má dvojvrcholový, „ťaví“ tvar (zárez širší ako 1 malý štvorček). Odráža oneskorenú depolarizáciu zväčšenej ľavej predsiene. V teréne sa s ňou stretávame u pacientov s dlhoročnou neliečenou artériovou hypertenziou, chlopňovými chybami (mitrálna stenóza) alebo pri zlyhávaní ľavej komory.
2.2 Interval PQ (PR) a jeho fyziológia
Interval PQ sa meria od začiatku vlny P po začiatok QRS komplexu. Zahrňuje čas od vzniku vzruchu v SA uzle, jeho prechod predsieňami a najmä jeho spomalenie v AV uzle.
- Fyziologické rozmedzie: 120 až 200 ms (3 až 5 malých štvorčekov pri posune 25 mm/s).
2.3 Patológia prevodu: Atrioventrikulárne blokády
Záchranár musí kategorizovať poruchy vedenia podľa závažnosti a miesta bloku:
- Predĺžený PQ interval (> 200 ms) – AV blokáda I. stupňa: Vzruch prejde na komory vždy, ale trvá mu to dlhšie. Je to konštantné predĺženie. Často benígny nález (športovci, vplyv liekov), sám o sebe nevyžaduje liečbu, ale upozorňuje na alteráciu prevodového systému.
- Predlžujúci sa PQ s výpadkom – AV blokáda II. stupňa, typ Mobitz I (Wenckebach): Interval PQ sa s každým úderom progresívne predlžuje, až kým jeden vzruch cez AV uzol neprejde vôbec (na EKG vidíme vlnu P, po ktorej nenasleduje QRS). Blok je zvyčajne v samotnom AV uzle, je spôsobený únavou buniek a často dobre reaguje na atropín. Typický pre akútny infarkt spodnej steny.
- Konštantný PQ s náhlym výpadkom – AV blokáda II. stupňa, typ Mobitz II: Zradný a nebezpečný typ. Interval PQ je konštantný (normálny alebo predĺžený), ale zrazu úplne vypadne QRS komplex. Blok sa nachádza infranodálne (v Hisovom zväzku alebo ramienkach). Predstavuje vysoké riziko náhleho prechodu do kompletnej blokády (asystólie).
- Skrátený PQ interval (< 120 ms): Signál obchádza spomaľovací AV uzol cez patologickú prídavnú dráhu. Ak je prítomná aj tzv. delta vlna (pozvoľný nástup QRS), ide o syndróm Wolff-Parkinson-White (WPW).
3. „RED FLAGS“ (VAROVNÉ PRÍZNAKY) V PREDNEMOCNIČNEJ PRAXI
Krok „F“ generuje pre záchranára nasledujúce varovné signály:
- Nález AV blokády typu Mobitz II alebo blokády 2:1: Toto je absolútny “red flag”. Aj keď je pacient aktuálne hemodynamicky stabilný, záchranár musí okamžite nalepiť multifunkčné elektródy a byť pripravený na externú kardiostimuláciu. Podanie liekov spomaľujúcich rytmus (amiodaron, betablokátory) je striktne kontraindikované.
- Novovzniknuté P-pulmonale u pacienta s dýchavicou: Ak je pacient náhle dušný, hypoxický a na EKG sa objaví vysoká hrotená vlna P v II. zvode, diferenciálna diagnostika sa musí okamžite zamerať na akútnu pľúcnu embóliu, obzvlášť ak je prítomná aj tachykardia.
- Skrátený PQ interval u pacienta s tachykardiou: Pacient s palpitáciami a širokokomorovou tachykardiou, ktorý má v anamnéze (alebo na staršom EKG) skrátený PQ interval, môže mať fibriláciu predsiení prebiehajúcu cez WPW dráhu. Podanie štandardných liekov (ako adenozín alebo verapamil) môže zablokovať AV uzol, previesť všetky vzruchy cez prídavnú dráhu a vyvolať smrteľnú fibriláciu komôr. Preferuje sa elektrická kardioverzia.
4. DISKUSIA
V praxi záchranára je hodnotenie PQ intervalu často vytlačené na okraj pre jeho relatívnu vizuálnu nenápadnosť. Výpadok QRS komplexu pri Wenckebachovej perióde býva neraz mylne interpretovaný ako sínusová pauza alebo zablokovaná predsieňová extrasystola. Tento omyl môže viesť k nesprávnemu podaniu antiarytmík. Dôsledná aplikácia kroku „F“ zo systému RAFTING núti vyšetrujúceho zobrať do ruky EKG pravítko (alebo kružidlo) a exaktne zmerať vzdialenosti. Len tak je možné odhaliť skrytú hrozbu v podobe infranodálnych blokád, ktoré môžu kedykoľvek spôsobiť náhlu stratu vedomia (Adams-Stokesov syndróm) počas transportu.
5. ZÁVER
Analýza predsienkovej aktivity a intervalu PQ je v prednemocničnej starostlivosti kritickým nástrojom na posúdenie rizika náhleho zlyhania prevodového systému srdca. Záchranár, ktorý ovláda krok „F“, nečaká na vznik kardiogénneho šoku alebo asystólie. Dokáže rozpoznať varovné zmeny (Mobitz II, extrémne predĺženie PQ) v štádiu, kedy je pacient ešte pri vedomí, a proaktívne pripraví kardiostimulačnú techniku, čím diametrálne zvyšuje šance pacienta na prežitie bez neurologického deficitu.
6. POUŽITÁ LITERATÚRA
- DOBIÁŠ, V. a kol. (2021). Prednemocničná urgentná medicína. 3. vydanie. Martin: Osveta.
- European Resuscitation Council (ERC). (2021). Guidelines for Resuscitation: Peri-arrest arrhythmias.
- HAMPTON, J. R. (2019). EKG stručne, jasne, prehľadne. 7. vydanie. Grada.
- TÁBORSKÝ, M. a kol. (2021). Klinická kardiologie. Mladá fronta.
- ŠANDRIKOVÁ, V. (2018). Elektrokardiografia pre nelekárske zdravotnícke odbory.