Geriatrický pacient predstavuje pre posádku RZP najväčšiu diagnostickú výzvu. Mechanizmus úrazu, ktorý by u mladého človeka nespôsobil ani modrinu, môže u seniora spustiť kaskádu vedúcu k multiorgánovému zlyhaniu. V systéme ZZS SR sú tieto výjazdy často dehonestované ako „sociálne“, čo je nebezpečný kognitívny omyl.
1. ÚVOD – REALISTICKÝ SCENÁR
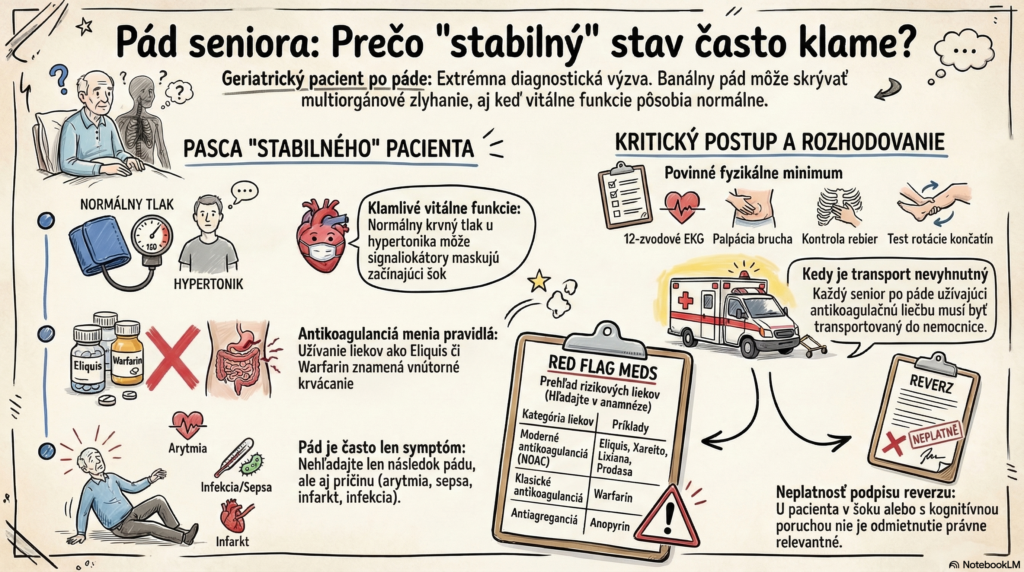
Výjazd: RZP, 14:20, žena, 82 rokov, „pád doma, nemôže vstať“. Na mieste: Pacientka sedí v kresle, kam jej pomohol syn. Uvádza, že sa jej pred hodinou „pošmykli papuče“ v kuchyni. Udáva len miernu bolesť v oblasti ľavého boku a dolných rebier. Objektívne: Komunikuje, orientovaná (GCS 15). Koža bledšia, ale suchá. TK: 130/80 mmHg, TF: 95/min, SpO2: 94 % (vzduch), Glykémia: 6,2 mmol/l. Anamnéza: Atriálna fibrilácia (užíva Eliquis), artériová hypertenzia, mierna kognitívna porucha. Rozhodnutie posádky: „Kostra sa zdá celá, obeh je stabilný.“ Pacientka transport striktne odmieta, chce zostať doma. Syn váha.
2. KLINICKÁ ANALÝZA SITUÁCIE (ABCDE)
U seniora sú fyziologické rezervy minimálne a kompenzačné mechanizmy zavádzajúce.
- A (Airway): Voľné, ale pozor na zvýšené riziko aspirácie pri bolesti a obmedzenej mobilite.
- B (Breathing): Fraktúry rebier sú u seniorov často klinicky „nemé“. Plytké dýchanie kvôli bolesti vedie k rýchlemu rozvoju hypostatickej pneumónie. Red Flag: Pokles SpO2 pod 95 % u pacienta bez CHOCHP po páde.
- C (Circulation): TK 130/80 mmHg môže byť u chronického hypertonika (bežne 170/90) prejavom začínajúceho šoku. Kľúčový faktor: Eliquis (antikoagulancia) + pád = vnútorné krvácanie (slezina, retroperitoneum), kým sa nedokáže opak.
- D (Disability): Aj mierna zmätenosť môže byť príznakom intrakraniálneho krvácania (SDH), nielen demencie.
- E (Exposure): Vyšetrenie stability panvy a palpácia brucha sú kritické. Seniori majú znížený prah bolesti – chýbajúca obrana (défense musculaire) nevylučuje ruptúru orgánu.
3. NAJČASTEJŠIE CHYBY V PRAXI
- False Reassurance (Falošné upokojenie): Normálne vitálne funkcie u geriatrického pacienta na betablokátoroch (maskujú tachykardiu).
- Anchoring (Ukotvenie): Fixácia na informáciu „pošmykla sa“. Často je pád sekundárny (synkopa pri arytmii, AIM, infekcia močových ciest – sepsa).
- Confirmation Bias: Hľadanie dôvodov, prečo pacienta nechať doma (tlak rodiny, „plný urgent“).
- Zanedbanie antikoagulačnej liečby: Podhodnotenie rizika okultného krvácania pri užívaní NOAC/Warfarínu.
4. ROZHODOVACIE BODY (CRITICAL THINKING)
Klinické myslenie musí prevážiť nad prevádzkovou rutinou:
- Kedy transportovať (Non-negotiable): Každý senior po páde s anamnézou antikoagulačnej liečby. Každý pád s nevysvetlenou genézou (non-traumatický pád).
- Odmietnutie transportu (Reverz): U pacienta s kognitívnou poruchou alebo podozrením na hypofúziu mozgu (šok) nie je reverz právne relevantný (nespôsobilosť na právne úkony v danom momente).
- Skrytá mortalita: Zlomenina krčka stehnovej kosti nie je len ortopedický problém, ale metabolická katastrofa. Mortalita do 30 dní je u seniorov extrémna.
5. PRAKTICKÝ POSTUP PRE RZP
- Vylúčenie synkopy: 12-zvodové EKG je povinné u každého pádu seniora.
- Fyzikálne minimum: Kontrola dĺžky končatín a rotácie (krček), palpácia dolných rebier, poklepová citlivosť brucha.
- Anamnéza liekov: Hľadajte Eliquis, Xarelto, Lixiana, Pradaxa, Anopyrin.
- Test vertikalizácie: Ak sa pacientovi pri pokuse o posadenie/stoj zatočí hlava alebo stúpne TF o 20/min, transport je nevyhnutný.
6. FARMAKOLOGICKÉ ASPEKTY
- Analgetika: Opatrne s opiátmi (riziko útlmu dychového centra a delíria). Preferujeme Paracetamol 1g i.v.
- Tekutiny: Opatrná rehydratácia kryštaloidmi (bolusy po 250 ml), pozor na kardiálne zlyhanie a pľúcny edém.
- Kontraindikácie: NSAID (Almiral, Diclofenac) sú u seniorov s rizikom renálneho zlyhania a krvácania nevhodné.
7. TAKE-HOME MESSAGE
- Triage seniora je klamlivá: Stabilné VF neznamenajú absenciu traumy.
- Pád je symptóm: Hľadaj príčinu (arytmia, sepsa, lieky), nielen následok.
- Antikoagulanciá menia pravidlá: Každý úraz hlavy alebo trupu na NOAC musí vidieť lekár s CT.
- Bolesť rebier u seniora = RTG: Prevencia respiračného zlyhania.
8. BONUS – „AKO BY SA TO MOHLO POKAZIŤ“
Scenár chyby: Posádka vyhovela pacientke a nechala ju doma na reverz. Po 6 hodinách ju syn nachádza v bezvedomí, bledú, spotenú. RZP po príchode zisťuje TK 70/40 mmHg, brucho je rigidné. Realita: Pacientka mala subkapsulárny hematóm sleziny, ktorý po pár hodinách praskol (dvojdobá ruptúra). Antikoagulačná liečba znemožnila spontánnu hemostázu. Dôsledok: Exitus letalis na urgentnom príjme. Forenzná dohra: záchranár nedostatočne vyhodnotil riziko liečby Eliquisom a nespochybnil kompetentnosť pacientky k podpisu reverzu pri podozrení na rozvíjajúci sa šok.