V slovenskom systéme ZZS sa čoraz častejšie stiera hranica medzi urgentným výjazdom a suplovaním primárnej sféry. Frustrácia z „taxikárčenia“ však nesmie zatieniť klinický úsudok, pretože práve v banálne vyzerajúcich prípadoch sa skrýva najvyššie forenzné riziko.
1. ÚVOD – REALISTICKÝ SCENÁR
Výjazd: RZP, 19:40, žena, 44 rokov, „bolesť krížov, nemôže sa hýbať“. Na mieste: Pacientka leží na gauči, sťažuje sa na intenzívnu bolesť v lumbálnej oblasti vystreľujúcu do pravého stehna. Uvádza, že „seklo“ ju pri dvíhaní nákupu pred dvoma dňami, dnes sa to zhoršilo. Obvodný lekár mal dovolenku, na pohotovosť (APS) sa nemala ako dostať. Objektívne: TK 135/85 mmHg, TF 92/min, SpO2 98 %, TT 37,1 °C. Pacientka je afebrilná, komunikuje, ale pri pokuse o pohyb bolestivo vzdychá. Kontext: Posádka má za sebou 10. výjazd, z toho 6 bolo podobne „sociálno-ambulantných“. Záchranár vyťahuje ampulku Almiralu.
2. KLINICKÁ ANALÝZA SITUÁCIE (ABCDE)
Pri „bolestiach chrbta“ často vynechávame systematiku, čo je zásadná chyba.
- A/B: Bez patológie.
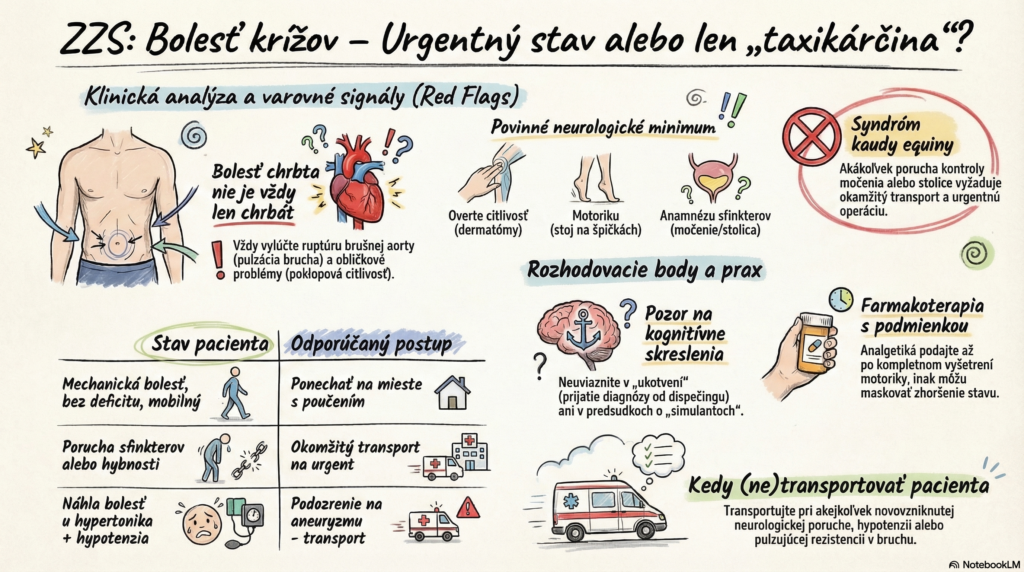
- C (Circulation): TK a TF v norme. Pozor: U pacientov nad 40 rokov s náhlou bolesťou v krížoch (aj bez traumy) musíme myslieť na ruptúru/disekciu brušnej aorty. Pulzácia brucha?
- D (Disability): Kľúčová fáza. Vyšetrenie hybnosti a citlivosti DK. Má pacientka poruchu sfinkterov? (Pýtali ste sa na močenie/stolicu?) Je prítomné „sedlovité“ znecitlivenie perinea?
- E (Exposure): Vyšetrenie brucha a poklopová citlivosť obličiek (tapottement). Je bolesť skutočne muskuloskeletálna, alebo ide o renálnu koliku či gynekologický problém?
Red Flags:
- Porucha kontroly močenia/stolice (Syndróm kaudy – urgentná operácia!).
- Náhly vznik bolesti u hypertoničky (Aneurizma).
- Slabosť (paréza) distálnych častí končatiny (napr. prepadávanie špičky).
3. NAJČASTEJŠIE CHYBY V PRAXI
- Anchoring (Ukotvenie): Prijatie diagnózy z OS ZZS („bolesť krížov“) ako konečnej. Záchranár hľadá len potvrdenie spazmu svalstva.
- Confirmation Bias: „Je to simulantka, chce sa len nechať odviezť.“ Ignorovanie faktu, že pacientka sa potí viac, než by zodpovedalo bežnej lumbalgii.
- Suplovanie APS: Podanie analgetika „medzi dverami“ bez hĺbkovej diagnostiky len preto, aby bol výjazd rýchlo ukončený.
- Zlá komunikácia s Urgentom: Odovzdanie pacienta ako „bolesť chrbta na preliečenie“, pričom sa prehliadne neurologický deficit.
4. ROZHODOVACIE BODY (CRITICAL THINKING)
Kedy prestať byť „taxi“ a začať byť ZZS:
- Kedy transportovať: Akákoľvek novovzniknutá porucha citlivosti, hybnosti alebo sfinkterov. Akákoľvek bolesť chrbta spojená s hypotenziou alebo pulzujúcou rezistenciou v bruchu.
- Kedy nechať doma: Iba ak je bolesť jasne mechanická, bez neurologického deficitu, pacient je schopný s pomocou vstať a má zabezpečenú následnú starostlivosť (rodina, návšteva lekára ráno).
- Práca s neistotou: Ak pacientka udáva, že „toto je iná bolesť ako predtým“, musíte jej veriť. Subjektívny pocit pacienta je často citlivejší ako váš prvý dojem.
5. PRAKTICKÝ POSTUP PRE RZP
Pri výjazde k „banálnej“ bolesti chrbta/krížov:
- Anamnéza: Pýtať sa na traumu, antikoagulačnú liečbu (riziko epidurálneho hematómu) a onkologickú minulosť.
- Fyzikálne vyšetrenie: Lasèguovo znamenie (objektivizácia koreňového dráždenia).
- Neurologické minimum: Citlivosť (dermatómy), motorika (stoj na špičkách/pätách), sfinktery (anamnesticky).
- Diferenciálna diagnostika v skratke:
- Svalový spazmus vs. Diskopathia.
- Renálna kolika (vyžarovanie do slabín).
- Disekcia aorty (vegetatívny sprievod, asymetria pulzácií).
- Syndróm kaudy equiny (urgent!).
6. FARMAKOLOGICKÉ ASPEKTY
V kompetencii RZP pri muskuloskeletálnej bolesti:
- NSAID (napr. Almiral / Diclofenac): 75 mg i.m. alebo v infúzii. Pozor na alergie a gastroduodenálne vredy v anamnéze.
- Analgetiká-antipyretiká (napr. Paracetamol): 1g i.v. – bezpečnejšia alternatíva u starších a kardiakov.
- Spazmolytika (napr. Buscopan): Ak je podozrenie na renálnu genézu.
- Upozornenie: Analgetiká môžu maskovať progresiu neurologického nálezu. Pred podaním musí byť hotový kompletný motorický status.
7. TAKE-HOME MESSAGE
- Bolesť chrbta nie je vždy chrbát: Vylúčte brušnú aortu a obličky.
- Sfinktery sú základ: Otázka na močenie a stolicu nie je hanba, je to odborná povinnosť.
- Triage je dynamický: To, že OS ZZS priradilo nízku prioritu, neznamená, že nález na mieste nemôže byť kritický.
- Komunikácia: Pri odovzdávaní na urgente hovorte fakty (neurologický status), nie svoje pocity o „zneužívaní“.
8. BONUS – „AKO BY SA TO MOHLO POKAZIŤ“
Alternatívny scenár: Posádka podá Almiral i.m., pacientku nechá doma s poučením, nech si ráno zájde k lekárovi. Pacientka v noci prestane cítiť pravú nohu a pomočí sa do postele. Rodina volá ZZS znova o 04:00. Realita: Masívna hernia disku s kompresiou kaudy. Dôsledok: Trvalé následky (inkontinencia, paréza), forenzná dohra pre záchranára kvôli zanedbaniu neurologického vyšetrenia a absencii zápisu o sfinkteroch v dokumentácii.