Úvod Heparín (nefrakcionovaný heparín, UFH) je rýchlo pôsobiace antikoagulans, ktoré v ZZS slúži na prevenciu progresie trombu a udržanie priechodnosti cievy pri akútnych tromboembolických príhodách. Jeho hlavnou výhodou v urgentnej fáze je okamžitý nástup účinku po i.v. podaní a možnosť rýchlej neutralizácie špecifickým antidotom v prípade krvácavých komplikácií.
1. Identifikácia lieku
- Účinná látka: Heparinum natricum.
- Obchodné názvy v SR: Heparin Léčiva.
- ATC klasifikácia: B01AB01 (Heparíny, skupina heparínu).
- Lieková forma v ZZS: Injekčný roztok 5 000 IU/1 ml (balenie 10 ml = 50 000 IU).
- Farmakologická skupina: Priame antikoagulans.
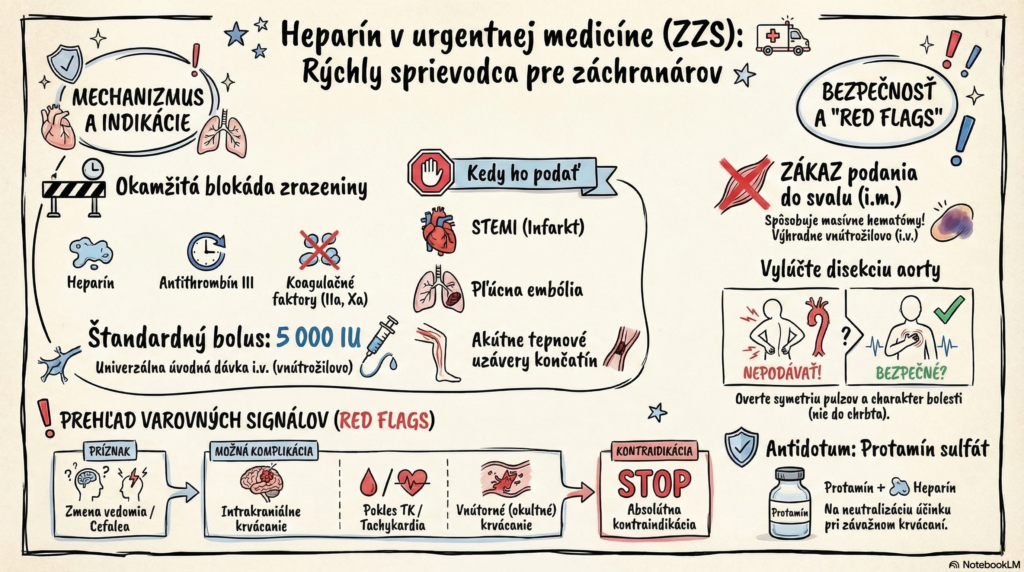
2. Mechanizmus účinku (farmakodynamika) Heparín sám o sebe nemá priamu enzymatickú aktivitu; pôsobí ako kofaktor:
- Väzba na Antithrombín III (ATIII): Heparín sa viaže na ATIII a mení jeho konformáciu, čím tisícnásobne urýchľuje jeho schopnosť inaktivovať kľúčové koagulačné faktory.
- Inaktivácia Throm binu (IIa) a Faktora Xa: Toto je kľúčový krok, ktorý zastavuje premenu fibrinogénu na fibrín a tým blokuje tvorbu a rast krvnej zrazeniny.
- Inhibícia ďalších faktorov: Ovplyvňuje aj faktory IXa, XIa a XIIa.
- Interakcia s doštičkami: Vo vysokých dávkach môže inhibovať agregáciu trombocytov.
3. Hemodynamické účinky – DETAILNE
- SVR, Preload, Afterload: Bez priameho vplyvu na hemodynamické parametre.
- Kontraktilita: Bez priameho vplyvu.
- Viskozita krvi: Mierne zníženie viskozity krvi pri vysokých dávkach, čo teoreticky zlepšuje reológiu v mikrocirkulácii.
- Riziko destabilizácie: Nepriame riziko súvisí s hemoragickými komplikáciami (napr. krvácanie do CNS alebo GIT), ktoré môžu viesť k hypovolemickému šoku.
4. Farmakokinetika (z pohľadu záchranára)
- Spôsoby podania: i.v. (zlatý štandard pri AKS/PE), s.c. (len v profylaxii, v ZZS sa nepoužíva). ZÁKAZ i.m. podania (riziko masívnych hematómov).
- Nástup účinku (Onset): Okamžitý po i.v. boluse.
- Polčas eliminácie: 60–90 minút (závislý od dávky).
- Metabolizmus: Degradácia v retikuloendoteliálnom systéme a pečeni (heparináza). Eliminácia: Obličkami.
5. Indikácie v prednemocničnej praxi
- Akútny koronárny syndróm (STEMI): Ako súčasť reperfúznej liečby pred transportom do PCI centra.
- NSTEMI / Nestabilná angina pectoris: U vysoko rizikových pacientov.
- Pľúcna embólia (PE): Pri klinickom podozrení a hemodynamickej stabilite/nestabilite na zastavenie narastania trombu.
- Akútna periférna arteriálna obštrukcia: Prevencia apozície trombu v ischemickej končatine.
6. Dávkovanie v ZZS
- STEMI: Štandardný bolus 5 000 IU i.v. (podľa aktuálnych guidelines ESC/SLK sa niekedy preferuje dávka 70–100 IU/kg).
- Pľúcna embólia: Bolus 5 000 – 10 000 IU i.v.
- Titrácia: V teréne sa aPTT nemonitoruje, podáva sa jednorazový nasycovací bolus.
- Kompetencie: Lekár (RLP). Záchranár (RZP) podáva podľa delegovaných kompetencií/protokolov (v SR typicky u STEMI po konzultácii s kardiocentrom).
7. Kontraindikácie
- Absolútne: Aktívne klinicky významné krvácanie, podozrenie na disekciu aorty, podozrenie na intrakraniálne krvácanie (trauma hlavy, cievna mozgová príhoda), ťažká nekorigovaná hypertenzia (> 200/110 mmHg).
- Relatívne: Nedávny chirurgický zákrok, peptický vred, anamnéza HIT (heparínom indukovaná trombocytopénia).
8. Nežiaduce účinky
- Hemoragické: Krvácanie z vpichov, slizníc, hematúria, závažné vnútorné krvácanie.
- Imunitné: HIT (vzácne v akútnej fáze, prejavuje sa po 5–10 dňoch).
- Iné: Alergická reakcia (vzácne).
9. Liekové interakcie v ZZS
- Antiagreganciá (ASA, Ticagrelor, Clopidogrel): Synergický efekt na hemostázu (zvyšujú riziko krvácania, čo je v liečbe AKS žiadané, ale rizikové).
- Trombolytiká: Masívna potenciácia krvácania.
- NSAIDs: Zvyšujú riziko gastrointestinálneho krvácania.
10. Špecifiká v urgentnej medicíne
- Monitoring: Klinické sledovanie známok krvácania, monitorovanie TK (prevencia hypertenzného krvácania).
- Chyba č. 1: Podanie heparínu pri disekcii aorty (môže byť fatálne).
- Chyba č. 2: Aplikácia i.m. – vedie k bolestivým a rozsiahlym svalovým hematómom, ktoré znemožňujú ďalšiu liečbu.
11. RED FLAGS (Varovné signály)
- Náhla cefalea / Zmena vedomia: Po podaní heparínu môže signalizovať rozvoj intrakraniálneho krvácania.
- Prepad TK / Tachykardia: Známka vnútorného krvácania (napr. do retroperitonea).
- Hematóm v mieste i.v. vstupu: Sledujte stabilitu kanyly a okolie vpichu.
12. Antidotum
- Protramín sulfát: 1 mg protamínu neutralizuje približne 100 IU heparínu. Podáva sa pomalou i.v. infúziou (v ZZS sa nachádzau zriedka, je v kompetencii lekára).
13. Praktický výjazdový scenár Situácia: 58-ročný muž, silná pálivá bolesť za hrudnou kosťou, trvá 30 minút. Status: TK 150/90, TF 85, EKG: elevácie ST v II, III, aVF (infarkt spodnej steny). Rozhodovanie:
- ASA 250 mg p.o. (rozhrýzť).
- Heparín 5 000 IU i.v. bolus.
- Brilique (Ticagrelor) 180 mg p.o.
- Konzultácia s PCI centrom, smernica transportu. Hemodynamická úvaha: Heparín neovplyvňuje TK, ale zabraňuje narastaniu trombu v r. interventricularis posterior. U spodnej steny monitorujeme TK kvôli riziku RV zlyhávania, kde by krvácanie komplikovalo resuscitáciu.
14. Zhrnutie pre prax – 5 kľúčových bodov
- Vždy i.v.: Heparín do svalu nepatrí, bodka.
- Vylúč disekciu: Pred podaním sa uisti, že bolesť nevyžaruje do chrbta a je prítomná pulzová symetria na DKK/HKK.
- STEMI Standard: 5 000 jednotiek je univerzálny “záchranársky” bolus.
- Plynulý transport: Podanie v teréne šetrí čas pri následnom zásahu v PCI centre.
- Krvácanie: Ak pacient krváca, heparín je absolútne tabu.
Odborná literatúra pre Heparin Léčiva
1. Odborné usmernenie MZ SR o poskytovaní PNZS pri akútnom koronárnom syndróme a pľúcnej embólii.
2. SPC (Súhrn charakteristických vlastností lieku) – Heparin Léčiva, registračné číslo 16/0698/69-S.
3. ESC Guidelines 2023 for the management of acute coronary syndromes.
4. ESC Guidelines 2019 for the diagnosis and management of acute pulmonary embolism.
5. Bultas, J.: Farmakoterapie tromboembolických stavů. Maxdorf, 2019.
6. Dobiáš, V. a kol.: Urgentná zdravotná starostlivosť. Osveta, 2021.

