Nočná zmena v tretej štvrtine má svoje špecifické tempo. Keď o tretej ráno zaznie tón tiesňovej výzvy na „pocit celkovej slabosti a mierny tlak na žalúdku“ u 72-ročného pacienta, podvedomie skúseného záchranára sa niekedy prepne do režimu rutiny. Práve toto nastavenie je však momentom, kedy sa otvára priestor pre jednu z najnebezpečnejších kognitívnych pascí v urgentnej medicíne – predčasné uzavretie diagnózy, známe ako premature closure. Prichádzame do bytu k pánovi Jánovi, dlhoročnému diabetikovi na inzulíne, ktorý sedí v kresle, je mierne bledý a sťažuje sa, že mu „nesadlo večerné jedlo“. Jeho vitálne funkcie na prvý pohľad nevzbudzujú paniku: krvný tlak 135/85 mmHg, tepová frekvencia 88 úderov za minútu v sínusovom rytme a saturácia 94 % na izbovom vzduchu. Glykémia 14,2 mmol/l je u neho bežným štandardom.
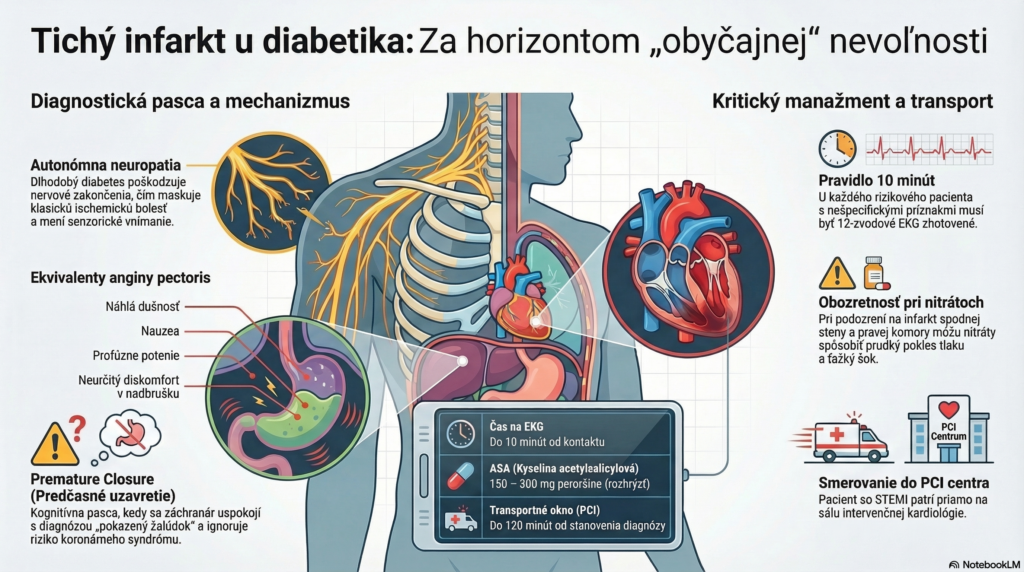
Klinický obraz diabetika je však v urgentnej kardiológii povestným mínovým polom. U pacienta s dlhodobou diabetes mellitus 2. typu dochádza k progresívnej autonómnej neuropatii, ktorá mení senzorické vnímanie viscerálnej bolesti. Klasický drvivý tlak za hrudnou kosťou s iradiáciou do ľavej ruky je tu často nahradený takzvanými ekvivalentmi anginy pectoris. Medzi ne patrí náhle vzniknutá dušnosť, nauzea, profúzne potenie alebo len neurčitý diskomfort v epigastriu. Pán Ján neklame, keď hovorí, že ho hrudník „takmer nebolí“. Jeho nervové zakončenia jednoducho nie sú schopné preniesť varovný signál ischémie v plnej intenzite. Ak v tomto bode záchranár podľahne konfirmačnému biasu a uspokojí sa s pracovnou diagnózou „gastrické ťažkosti pri hyperglykémii“, riskuje fatálne zlyhanie v manažmente akútneho koronárneho syndrómu.
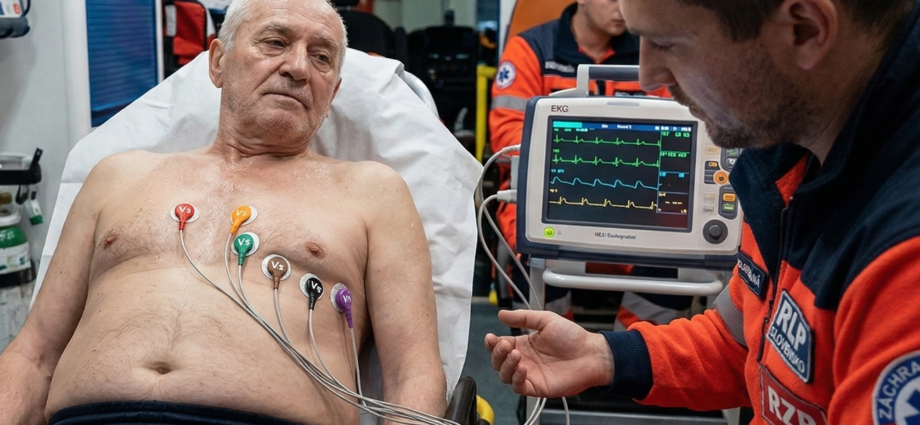
Rozhodujúcim krokom v teréne nie je len anamnéza, ale včasné a technicky správne zhotovené 12-zvodové EKG, ktoré musíme u každého rizikového pacienta s nešpecifickými príznakmi vykonať do 10 minút od prvého kontaktu. V prípade pána Jána nachádzame diskrétne, no signifikantné ST elevácie v zvodoch II, III a aVF, čo v kombinácii s recipročnou depresiou v I a aVL potvrdzuje diagnózu STEMI spodnej steny. Práve tu sa oddeľuje rutinné vykonávanie práce od kritického klinického myslenia. Záchranár musí v zlomku sekundy prehodnotiť celú situáciu. Hoci pacient pôsobí stabilne a komunikuje pokojne, jeho myokard prechádza nezvratnou nekrózou. Čas sú bunky a každé zdržanie na adrese zhoršuje prognózu prežitia a kvalitu budúceho života pacienta.
Praktický manažment v posádke RLP/RZP sa musí striktne riadiť platnými odbornými usmerneniami Ministerstva zdravotníctva SR a odporúčaniami Európskej kardiologickej spoločnosti (ESC). Základom je zabezpečenie žilového prístupu a okamžitá farmakoterapia. Podávame 150 až 300 mg kyseliny acetylsalicylovej (ASA) perorálne rozhrýzť, ak nie je kontraindikovaná, a zvažujeme podanie druhého protidoštičkového lieku, napríklad ticagreloru, po konzultácii s invazívnym centrom. Pri spodnom infarkte musíme byť mimoriadne obozretní pri podávaní nitrátov. Ak je prítomné podozrenie na postihnutie pravej komory (čo si vyžaduje doplnenie pravostranných zvodov V3R a V4R), podanie nitroglycerínu môže viesť k prudkému poklesu preloadu a následnému ťažkému šoku. Analgézia pomocou opioidov by mala byť titrovaná tak, aby potlačila nielen bolesť, ale aj sympatolytickú aktiváciu, ktorá zbytočne zvyšuje kyslíkovú spotrebu myokardu.
Kritickým rozhodnutím v slovenskom systéme záchrannej zdravotnej služby je smerovanie transportu. Pacient so STEMI nepatrí na najbližší urgentný príjem, ale priamo na sálu intervenčnej kardiológie (PCI centrum), ak je dostupná v časovom okne do 120 minút od stanovenia diagnózy. Komunikácia s kardiocentrom musí byť jasná, stručná a postavená na odoslaní EKG záznamu telemetriou. Počas transportu je nevyhnutná kontinuálna monitorácia EKG, pretože práve dolné infarkty sú známe vysokým rizikom vzniku bradyarytmií alebo AV blokád vyššieho stupňa. Záchranár v tomto scenári nie je len „prepravcom“, ale aktívnym garantom stability pacienta, ktorý musí predvídať komplikácie skôr, než sa prejavia na monitore.
Záverom tohto prípadu je dôležité ponaučenie pre každodennú prax: tichý infarkt u diabetika nie je raritou, ale štatistickou pravdepodobnosťou. Nikdy nesmieme dovoliť, aby absencia typickej bolesti otupila našu klinickú ostražitosť. Odborný rast záchranára spočíva v schopnosti spochybňovať vlastné prvé dojmy a hľadať objektívne dôkazy aj tam, kde je subjektívny stav pacienta zavádzajúci. Len tak môžeme minimalizovať chyby v diagnostike a poskytnúť pacientovi šancu na úspešnú revaskularizáciu a návrat k bežnému životu.
Zdroje:
- Standardný diagnostický a terapeutický postup: Akútny koronárny syndróm s eleváciami ST (STEMI), MZ SR.
- Byrne RA, et al. 2023 ESC Guidelines for the management of acute coronary syndromes. European Heart Journal.
- Slovenská kardiologická spoločnosť (SKS): Odporúčania pre diagnostiku a liečbu akútnych infarktov myokardu.