V súčasnej klinickej praxi dochádza k nebezpečnému fenoménu – kognitívnej delegácii diagnostiky na prístrojovú techniku. Hoci monitory životných funkcií poskytujú vysokú kvantitatívnu presnosť, trpia inherentnou latenciou a neschopnosťou zachytiť dynamické fyziologické nuansy. Pre profesionálneho záchranára predstavuje ruka primárny biosensor, ktorý dokáže simultánne integrovať termodynamické, mechanické a neurologické dáta pacienta s nulovým fázovým oneskorením.
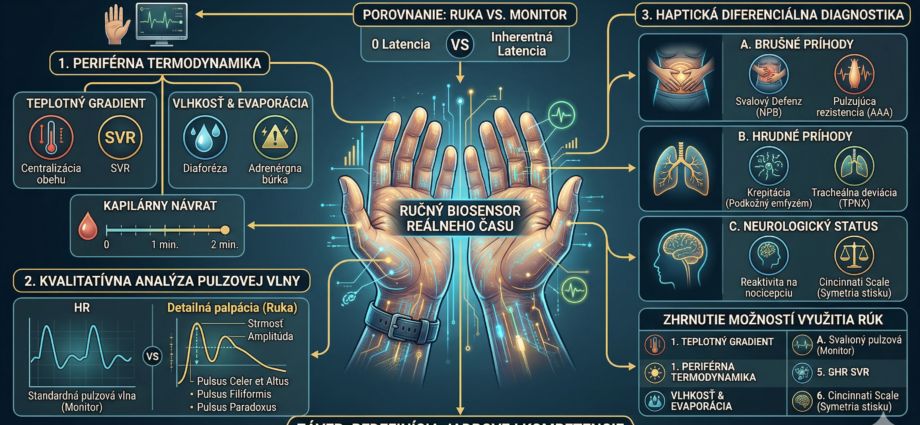
1. Periférna termodynamika a mikrocirkulácia
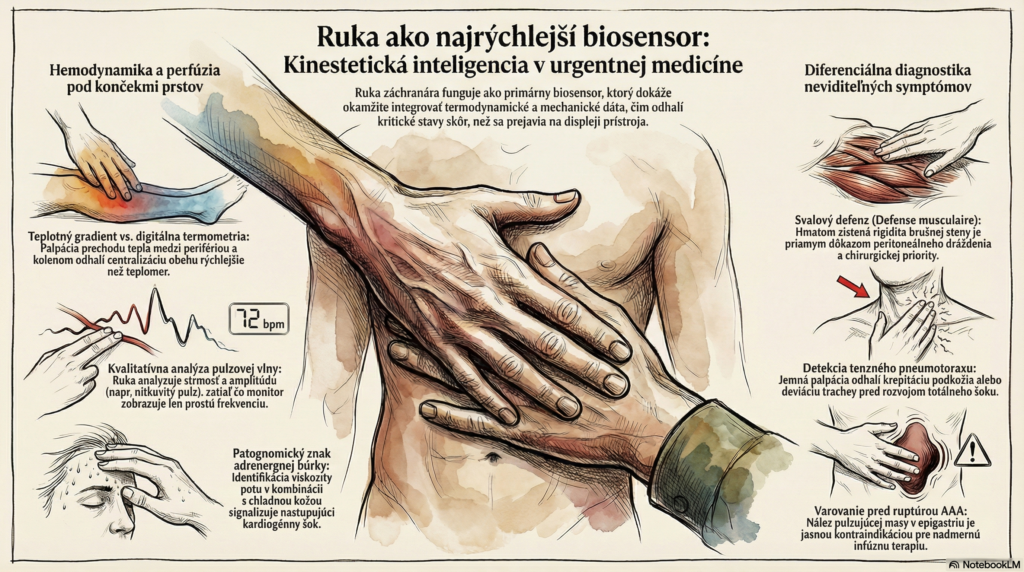
Zatiaľ čo digitálna termometria meria statickú hodnotu jadrovej alebo povrchovej teploty, haptické vyšetrenie umožňuje analýzu teplotného gradientu.
- Centralizácia obehu: Palpácia teplotného prechodu medzi distálnou perifériou a proximálnymi segmentmi končatín je najrýchlejším indikátorom redistribúcie objemu. Rozdiel v teplote medzi dorzom nohy a kolenom je priamym zrkadlom systémovej vaskulárnej rezistencie (SVR).
- Vlhkosť a evaporácia: Detekcia diaforézy (studeného potu) nie je len vizuálny vnem. Haptická identifikácia viskozity potu v kombinácii s chladnou kožou je patognomický znak masívnej adrenergnej búrky, typickej pre kardiogénny šok alebo akútnu ľavostrannú srdcovú nedostatočnosť, kde narastajúca hypoperfúzia predbieha pokles krvného tlaku.
2. Kvalitatívna analýza pulzovej vlny: Za hranicou frekvencie
Monitor udáva tepovú frekvenciu (HR), ale ruka analyzuje strmosť a amplitúdu pulzovej vlny.
- Pulsus celer et altus: Rýchly a vysoký pulz detegovaný manuálne môže signalizovať hyperdynamický obeh pri začínajúcej sepse alebo aortálnu insuficienciu, čo sú stavy, ktoré monitor interpretuje len ako prostú tachykardiu.
- Pulsus filiformis (nitkovitý): Indikuje nízky systolický objem (SV). Ak je pulz hmatný len centrálne, ide o kritickú hypotenziu vyžadujúcu okamžitú agresívnu resuscitáciu obehu.
- Pulsus paradoxus: Manuálna identifikácia poklesu amplitúdy pulzu počas inšpíria (typicky pri tenznom pneumotoraxe alebo srdcovej tamponáde) je zručnosť, ktorú digitálny monitoring v teréne často nedokáže spoľahlivo replikovať kvôli filtrácii signálu.
3. Haptika v diferenciálnej diagnostike brušných a hrudných príhod
Ruka je nezastupiteľná pri identifikácii symptómov, ktoré sú pre monitory neviditeľné:
- Svalový defenz (Defense musculaire): Rigidita brušnej steny zistená palpáciou je priamym dôkazom peritoneálneho dráždenia. Diferenciácia medzi voľným bruchom a „doskovitým“ bruchom v prvej minúte zásahu mení prioritu transportu na chirurgickú intervenciu.
- Tracheálna deviácia a podkožný emfyzém: Jemná palpácia jugulárnej jamky a hrudnej steny dokáže detegovať krepitáciu (vzduch v podkoží) alebo deviáciu trachey ešte pred rozvojom totálneho obštrukčného šoku pri tenznom pneumotoraxe.
- Pulzujúca rezistencia: Identifikácia pulzujúcej masy v epigastriu pri palpácii brucha je pre záchranára jasným varovaním pred ruptúrou aneuryzmy brušnej aorty (AAA), kde je akákoľvek ďalšia manipulácia alebo nadmerná infúzna terapia kontraproduktívna.
4. Neurologický status a svalový tonus
Dotyk poskytuje okamžitú informáciu o neurologickej integrite:
- Reaktivita na bolestivý podnet: Cielená odpoveď vs. decerebračná/dekortikačná rigidita.
- Laterálny rozdiel v tóne: Identifikácia jednostrannej hypotónie pri podaní ruky (stisk) je často rýchlejšia než formálne testovanie podľa Cincinnati scale.
5. Zhrnutie možností využitia rúk v profesionálnej praxi
- Diagnostika perfúzie: Kapilárny návrat, teplotný gradient, vlhkosť.
- Hemodynamický monitoring: Amplitúda, rytmus, symetria a strmosť pulzovej vlny.
- Traumatologický skríning: Stabilita panvy, krepitácie skeletu, podkožný emfyzém.
- Diferenciálna diagnostika NPB: Svalový defenz, rezistencie, odrazová bolesť.
- Neurologický skríning: Svalový tonus, symetria stisku, reakcia na nocicepciu.
- Terapeutická intervencia: Kontrola masívneho krvácania, mechanická podpora dýchacích ciest, psychofyziologická stabilizácia (CRM).
6. Záver: Redefinícia haptiky ako jadrovej kompetencie
Haptická diagnostika v urgentnej medicíne nie je prežitkom predtechnologickej éry, ale nevyhnutným korektívom prístrojových dát. Profesionálny záchranár, ktorý vedome využíva svoje ruky ako biosensor, získava komparatívnu výhodu v čase a presnosti. Redukcia pacienta na súbor čísiel na monitore vedie k diagnostickej slepote; fyzický kontakt naopak prehlbuje situačné povedomie a umožňuje detekciu pre-šokových stavov skôr, než dôjde k dekompenzácii parametrov.
Majstrovstvo v našom odbore nespočíva v bezchybnom ovládaní techniky, ale v schopnosti syntetizovať technologické dáta s exaktným fyzikálnym vyšetrením. Ruka záchranára je najrýchlejšia linka k patofyziológii pacienta – jej ignorovanie je dobrovoľným vzdaním sa najcennejšieho zdroja informácií, ktorý v teréne máme.
Zdroje a odborná literatúra:
- Bickley, L. S. (2020): Bates’ Guide to Physical Examination and History Taking. Wolters Kluwer.
- Croskerry, P. (2009): Clinical Cognition and Diagnostic Error. In: New England Journal of Medicine.
- Vincent, J. L. (2016): The Circulatory System and Shock. In: Textbook of Critical Care.
- Odborné usmernenie MZ SR (2020): Štandardné postupy pre urgentnú medicínu – Fyzikálne vyšetrenie.
- ERC Guidelines (2021): Section 4: Cardiac arrest in special circumstances.
- Silverman, J. (2013): Skills for Communicating with Patients. Radcliffe Publishing.