V prostredí prednemocničnej zdravotnej starostlivosti (PZS) na Slovensku je klinické rozhodovanie (Clinical Decision Making) procesom, ktorý prebieha pod tlakom času, v neštandardnom prostredí a často s limitovaným rozsahom informácií. Tento článok analyzuje kritické body, kde dochádza k diskrepancii medzi protokolárnym postupom a subjektívnym pocitom záchranára.
1. ÚVOD – REALISTICKÝ SCENÁR
Výjazd: RZP, 09:15, muž, 64 rokov, „slabosť, točenie hlavy“. Na mieste: Pacient sedí v kresle, pri vedomí, orientovaný, komunikuje pokojne. Uvádza, že ráno po vstaní pocítil neistotu pri chôdzi a miernu nauzeu. Teraz sa už cíti lepšie, chce len „skontrolovať tlak“. Objektívne: Koža teplá, suchá, bez cyanózy. Dýchanie voľné. TK: 155/95 mmHg, TF: 88/min (pravidelná), SpO2: 96 % (vzduch), GCS: 15, TT: 36,8 stupňov Celzia. Anamnéza: AH II. štádia, DM II. typu na perorálnych antidiabetikách. Rozhodnutie posádky: „Pacient nevyzerá zle.“ Začína sa administratíva spojená s ponechaním na mieste.
2. KLINICKÁ ANALÝZA SITUÁCIE (ABCDE prístup)
Hoci vitálne funkcie (VF) nevykazujú známky šoku alebo respiračného zlyhávania, statické nameranie hodnôt je len „fotografiou“, nie „filmom“ stavu pacienta.
- A/B (Airway/Breathing): Bez zjavnej patológie, avšak tichý pacient s nauzeou môže maskovať tichú aspiráciu alebo pľúcnu embóliu (PE).
- C (Circulation): TK a TF sú v norme, ale u diabetika s anamnézou AH môže byť 155/95 mmHg relatívnou hypotenziou oproti jeho bežnému TK 180/100 mmHg.
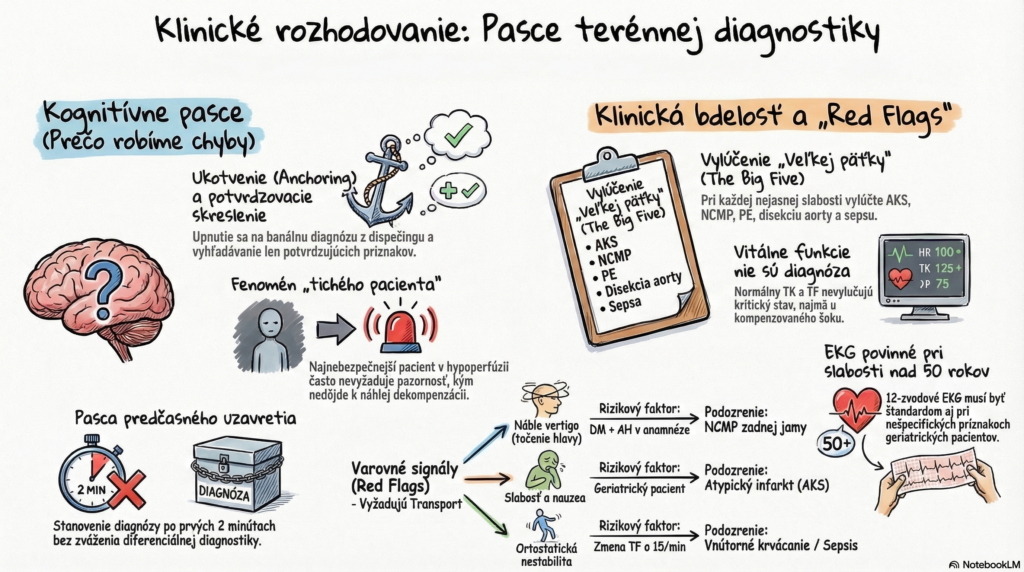
- D (Disability): Kľúčový bod. Slabosť a nauzea u geriatrického pacienta/diabetika sú vysoko nešpecifické, ale alarmujúce príznaky (ekvivalent AP, NCMP zadnej jamy, disekcia aorty).
- E (Exposure): Často zanedbávané vyšetrenie brucha (pulzácia?) alebo dolných končatín (asymetria?) pri „točení hlavy“.
Red Flags v tomto scenári:
- Náhly vznik neistoty pri chôdzi (vertigo).
- Rizikový profil (DM + AH).
- Disproporcia medzi subjektívnym zlepšením a mechanizmom vzniku ťažkostí.
3. NAJČASTEJŠIE CHYBY V PRAXI
V teréne ZZS SR bojujeme s kognitívnymi fenoménmi, ktoré deformujú objektivitu:
- Anchoring (Ukotvenie): Záchranár sa upne na informáciu z dispečingu („vysoký tlak“) a ignoruje nové symptómy, ktoré do diagnózy AH nezapadajú.
- Confirmation Bias (Potvrdzovacie skreslenie): Vyhľadávanie len tých príznakov, ktoré potvrdzujú banálnu diagnózu, aby sa predišlo „zbytočnému“ transportu.
- Premature Closure (Predčasné uzavretie): Diagnóza je stanovená po prvých 2 minútach bez diferenciálne-diagnostickej úvahy.
- Tichý pacient: Najnebezpečnejší typ. Kým hlučný pacient vyžaduje pozornosť, tichý pacient v hypoperfúzii alebo s vnútrobrušným krvácaním uniká pozornosti, kým nedôjde k náhlej dekompenzácii.
4. ROZHODOVACIE BODY (CRITICAL THINKING)
Kedy musí nastať zmena pôvodného plánu?
- Dynamika stavu: Ak sa VF menia počas vyšetrenia (napr. vzostup TF o 15/min pri zmene polohy), ide o ortostatickú nestabilitu – jasná indikácia na transport.
- „Gut feeling“ vs. EBM: Intuícia skúseného záchranára je blesková podvedomá analýza vzorcov (Pattern Recognition). Ak máte pocit, že „niečo nesedí“ napriek normálnym VF, transportujte.
- Neistota diagnostiky: Ak v teréne neviete vylúčiť život ohrozujúci stav (napr. AIM u diabetika s bolesťou v epigastriu), diagnóza znie: „Suspektný akútny stav – vyžaduje nemocničnú diagnostiku“.
5. PRAKTICKÝ POSTUP PRE RZP
Pri každom „banálnom“ výjazde aplikujte tento algoritmus:
- Kompletný monitoring: 12-zvodové EKG (povinne pri akejkoľvek slabosti nad 50 rokov!), glykémia, SpO2, TK na oboch HK.
- Anamnéza SAMPLE: Zameranie na posledné jedlo/vylučovanie a zmeny v medikácii (antikoagulanciá!).
- Test stability: Ak pacient uvádza slabosť, nenechajte ho len sedieť. Skúste vertikalizáciu (ak je to bezpečné) – sledujte reakciu obehu.
- Diferenciálna diagnostika (Vylúčenie “The Big Five”):
- Akútny koronárny syndróm (AKS).
- Náhla cievna mozgová príhoda (NCMP).
- Pľúcna embólia (PE).
- Disekcia aorty.
- Sepsis / Vnútorné krvácanie.
6. FARMAKOLOGICKÉ A INTERVENČNÉ ASPEKTY
Pri nejasných stavoch v kompetencii RZP:
- Kryštaloidy (Plazmalyte/FR): Pri relatívnej hypotenzii (pokiaľ nie sú známky pľúcneho edému) – bolus 250 až 500 ml na otestovanie odpovede obehu.
- Antiagreganciá (Kyselina acetylsalicylová): Pri akomkoľvek podozrení na AKS podať 250 až 500 mg (p.o. rozhrýzť alebo i.v. podľa lokálneho protokolu).
- Antiemetiká (Metoklopramid): Pozor, môžu maskovať symptomatiku vnútrobrušných katastrof alebo neurologických deficitov. Podávame len pri jasnej etiológii.
7. TAKE-HOME MESSAGE
- Vitálne funkcie nie sú diagnóza: Normálny TK a TF nevylučujú prebiehajúci kritický stav (napr. kompenzovaný šok).
- Podozrenie stačí: Úlohou ZZS nie je stanoviť definitívnu diagnózu, ale vykonať triáž a bezpečnú stabilizáciu.
- Dokumentácia: Ak pacienta nechávate doma, musí byť v zázname jasne uvedené, prečo bol stav vyhodnotený ako nezávažný a aké konkrétne poučenie pacient dostal.
- Atypická prezentácia: Geriatrický pacient a diabetik nemusia mať učebnicové príznaky (napr. “tichý” infarkt).
8. BONUS – „AKO BY SA TO MOHLO POKAZIŤ“
Alternatívny koniec scenára: Posádka vyhodnotila stav ako „hypertenznú reakciu pri strese“, podala Captopril 25 mg s.l. a pacienta ponechala na mieste. Po 2 hodinách volá rodina znovu – pacient je v bezvedomí.
Realita: Išlo o bazilárnu trombózu (NCMP zadnej jamy). Slabosť a nauzea boli prodromálne príznaky. Následkom je ireverzibilné poškodenie mozgového kmeňa.
Dôsledok: Forenzná dohra, zlyhanie v procese diferenciálnej diagnostiky a ignorovanie rizikových faktorov pacienta.
Zdroje:
- Odborné usmernenia MZ SR o poskytovaní neodkladnej zdravotnej starostlivosti.
- ERC Guidelines 2021 / ALS protokoly.
- Klinické protokoly pre ZZS SR (Operačné stredisko ZZS SR).
CHECKLIST: Diferenciálna diagnostika nešpecifickej slabosti (RZP)
Tento zoznam slúži na vylúčenie kritických stavov pred tým, než sa rozhodnete pre ponechanie pacienta na mieste alebo transport do menej špecializovaného zariadenia.
1. Anamnestické preverenie (Risk Stratification)
- [ ] Vek nad 65 rokov? (Zvyšuje riziko atypickej prezentácie AKS/NCMP).
- [ ] Diabetes mellitus? (Riziko tichej ischémie myokardu a závažných dysbalancií).
- [ ] Antikoagulačná liečba? (Warfarín, NOAC – riziko intrakraniálneho alebo okultného krvácania aj po minimálnom úraze).
- [ ] Onkologická anamnéza? (Riziko pľúcnej embólie, rozvratu vnútorného prostredia).
- [ ] Náhly vznik? (Sekundový/minútový nástup svedčí pre cievnu alebo mechanickú príčinu).
2. Objektívne vyšetrenie (The “Big Five” Filter)
- [ ] EKG (12-zvodové): Sú prítomné elevácie/depresie ST, ramienkové blokády (LBBB) alebo nová arytmia?
- [ ] Neurologický skríning (FAST/G-FAST): Je prítomná asymetria tváre, oslabenie končatiny, porucha reči alebo deviácia bulvov?
- [ ] Ortostatický test: Ak TK klesne o viac ako 20 mmHg alebo TF stúpne o viac ako 20/min po postavení, ide o jasnú dehydratáciu alebo skrytý šok.
- [ ] Brušná palpacia: Je prítomná pulzujúca rezistencia (AAA) alebo hmatná rezistencia v herniách?
- [ ] Dolné končatiny: Je prítomný jednostranný opuch alebo bolesť v lýtku (podozrenie na TEN)?
3. Laboratórny/Technický mini-panel
- [ ] Glykémia: Vylúčenie hypo/hyperglykémie (norma neznamená, že pacient je v poriadku, ale vylučuje jednu príčinu).
- [ ] SpO2 na oboch rukách: Výrazný rozdiel môže indikovať disekciu aorty.
- [ ] Telesná teplota: Vylúčenie začínajúcej sepsy u geriatrického pacienta (môže byť prítomná len zmätenosť a slabosť bez horúčky).
4. Kognitívna kontrola (Anti-Bias Check)
- [ ] “Nevyzerá zle”: Pýtal som sa pacienta, ako sa cíti v porovnaní s jeho bežným dňom?
- [ ] “Tichý pacient”: Je pokojný preto, že mu nič nie je, alebo preto, že je v apatii/šoku?
- [ ] “Rutina”: Postupoval som podľa ABCDE, alebo som diagnózu určil už “medzi dverami”?
Rozhodovací algoritmus (Triáž)
- Červená zóna (Okamžitý transport):
- Nález na EKG (STE, NSTE, arytmie s nízkym minútovým objemom).
- Pozitívny FAST alebo novovzniknutý neurologický deficit.
- Nekorigovateľná hypotenzia alebo tachykardia.
- Krutá bolesť (hrudník, brucho, chrbát).
- Žltá zóna (Transport na dovyšetrenie):
- Nejasná etiológia slabosti u rizikového pacienta (DM, senior).
- Neschopnosť samostatnej chôdze (ak predtým chodil).
- Pretrvávajúca nauzea a vracanie nejasného pôvodu.
- Zelená zóna (Ponechanie – extrémna opatrnosť):
- Jasná etiológia (napr. overená gastroenteritída v rodine).
- Stabilné VF, negatívny 12-zvod, negatívny neurologický nález.
- Schopnosť pacienta porozumieť poučeniu a prítomnosť tretej osoby.
Take-home message pre prax:
Ak sa rozhodnete pacienta ponechať na mieste, váš záznam musí obsahovať vetu: “Pacient bol poučený o nutnosti opätovného volania ZZS v prípade zhoršenia stavu, vzniku bolesti na hrudníku alebo neurologického deficitu.” V slovenskom právnom prostredí je toto poučenie vašou primárnou ochranou.